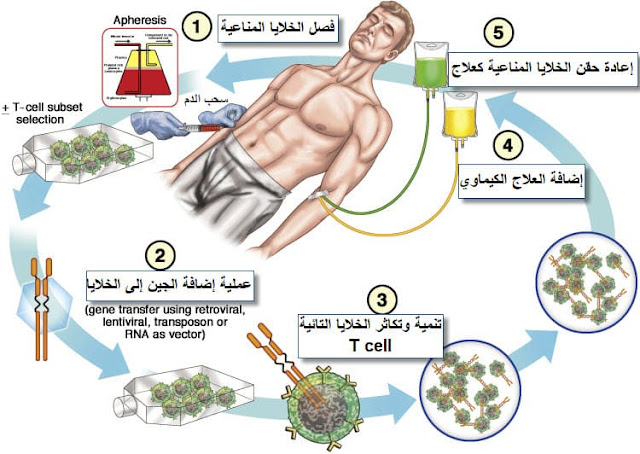
فكرة العلاج المناعي للسرطان تقوم بالأساس على تقوية المناعة الطبيعية لمريض السرطان عن طريق استخلاص خلايا المناعة من دم المريض ومعالجتها معملياً بحيث تصبح قادرة على القضاء على الأورام بعد إعادة حقنها في دمه، وقد ظهرت العديد من التقنيات الحديثة في هذا المجال من بينها تقنية "CAR T-cell" الواعدة التي نحن بصدد شرحها.
ويُلاحظ أن العلاج المناعي للسرطان يتقدم بخطى سريعة في الأيام الأخيرة حتى أنه بات يشكل الضلع الخامس في منظومة علاج الأورام، فبعد أن كان علاج السرطانات لا يخرج عن أربعة خيارات هي الاستئصال جراحياً، والعلاج الكيماوي والعلاج الإشعاعي بالإضافة إلى الأدوية المُستهدفة، أصبح العلاج المناعي يشكل الضلع الخامس في منظومة القضاء على السرطان.
ما هي تقنية CAR T-cell لعلاج السرطان؟
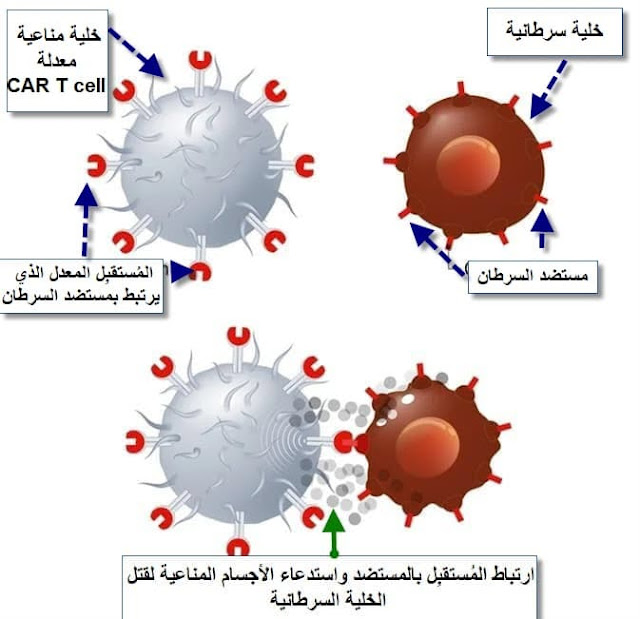
هي طريقة جديدة لعلاج الأورام السرطاتنية مناعياً وفيها تُستخلص خلايا تي (T-cells) وهي إحدى أهم أنواع الخلايا المناعية، تُستخلص من دم المريض وتُعالج في معامل مختصة بحيث يُضاف إليها الجين المسئول عن تصنيع بروتين معين في الخلية يعمل كمستقبل يرتبط مباشرةً بالخلايا السرطانية، هذا المستقبل يُسمى "chimeric antigen receptor (CAR)" ومن هنا جاءت التسمية.
بعد معالجة كميات كافية من خلايا "CAR T-cell" في المعمل، يُعاد حقنها إلى دم مريض السرطان بالتنقيط في المحاليل، حيث تنشط الخلايا وتنتج البروتين المسئول عن الارتباط بالخلايا السرطانية ومن ثم توجيه الأجسام المضادة ناحيتها للقضاء عليها.
حتى وقت قريب، لم تُستخدم هذه التقنية رسمياً إلا في حالات تجريبية محدودة لكن مؤخراً استخدمت التقنية على متطوعين بعدد أكبر وباتت هي التقنية الأكثر تقدماً وبحثاً في هذا المجال حتى الآن بخلاف تقنيات TILs وTCRs.
ما يجعل تقنية CAR T-cell تستحوذ على اهتمام الباحثين هو النتائج الرائعة التي حققتها في المتطوعين من مرضى الحالات المتأخرة من سرطان الدم بالذات، ففي عام 2017 وافقت هيئة الغذاء والدواء الأمريكية على علاجين قائمين على تلك التقنية أحدهما لعلاج سرطان الدم الحاد في الأطفال (لوكيميا) والآخر لعلاج سرطانات الدم في الكبار.
يقول د.ستيفن روزنبرج، مدير أحد المعامل التقنية المتخصصة في معالجة خلايا المناعة، وهو أول معمل ينجح في استخدام التقنية لعلاج حالات سرطان دم عن طريق هندسة الخلايا "تي" معملياً (مصدر)، يقول:
استمر العمل المضني لعقود لتطوير أساليب علاج السرطان، لكن العلماء وصل مؤخراً إلى "نقطة فارقة" وتسارع التطوير في تقنيات العلاج المناعي للسرطان وحقق نتائج ممتازة، وبات العلماء أكثر فهماً لكيفية عمل خلايا المناعة ضد الخلايا السرطانية.
ويتوقع د. روزنبرج أنه خلال الأعوام القليلة القادمة سنشهد تحولاً درامياً في المعركة مع السرطان وستتلاشى حدود التوقعات لما يمكن أن يُصبح ممكناً في علاج السرطان.
كيف يعمل العلاج المناعي للسرطان؟
في العموم، يتعرف الجهاز المناعي للجسم على المواد الغريبة داخل الجسم أو الخلايا الغريبة عن طريق إيجاد بروتينات على الجدران الخارجية لتلك الخلايا وتُسمى هذه البروتينات "المستضدات" (بالإنجليزية واللاتينية: Antigens).
الخلايا التائية (T-cells) وهي إحدى أهم انواع خلايا الجهاز المناعي، تحتوي على بروتيناتها الخاصة التي تعمل كـ"مُستقبلات"، وظيفة تلك المستقبلات هي الارتباط بالمستضدات (Antigens) الموجودة على أسطح الخلايا الغريبة والسرطانية وأيضاً الأجسام الغريبة، وبمجرد أن تلتصق المستقبلات بالمستضدات تنشط المكونات الأخرى للجهاز المناعي وتتكون الأجسام المضادة التي تدمر الخلايا والأجسام الغريبة (شاهد الشرح في الصورة).
العلاقة بين المستقبلات والمستضدات تشبه تماماً القفل والمفتاح، بمعنى أن لكل قفل مفتاح محدد خاص به ولا يفتح بغيره، وبالتالي كل "مستضد" أو جسم غريب يوجد له "مستقبل" مناعي محدد قادر على التعامل معه مثل القفل ومفتاحه.
طريقة العلاج بتقنية CAR T cells
في هذه التقنية، تُستخلص الخلايا التائية (T cells) من دم المريض، ثم تُعالج في المعامل الخاصة حيث يُضاف إليها الجين المسئول عن تكوين البروتين الخاص بمستقبلات الخلايا السرطانية والذي يلتصق بالمستضد على خلايا السرطان، ثم يعاد حقن هذه الخلايا المعدلة إلى دم المريض مرة أخرى لتبدأ في العمل.
بما أن كل نوع ورم سرطاني له مستضدات خاصة به، فإن خلايا تي المعدلة (CAR T-cell) تصنع خصيصاً بشكل مختلف لكل نوع سرطان، فمثلاً بعض أنواع سرطان الدم (لوكيميا أو ليمفوما) تمتلك مستضداً يُسمى CD19، والخلايا المعدلة يُضاف إليها المستقبل المسئول عن مهاجمة المستضد CD19 وهو لا يصلح لعلاج أي نوع سرطان آخر.
الأضرار الجانبية للعلاج المناعي للسرطان بتقنية الخلايا المعدلة
تقنية العلاج بالخلايا التائية المعدلة (CAR T cells) يمكن أن تكون فعالة جداً لعلاج بعض أنواع السرطانات المستعصية، لكنه في الوقت نفسه يمكن أن يسبب بعض الأضرار ذات الخطورة العالية ومنها ما قد يصل إلى حد تهديد حياة المريض، لذلك فإن هذا العلاج يجب أن يُعطى فقط في المراكز الطبية المتخصصة فيه لوجود هيئة قادرة على التعامل مع المضاعفات الخطيرة.
كما يجب أن يوضع المريض تحت الملاحظة والمتابعة لبضعة أسابيع بعد تلقي العلاج.
تنشأ أغلب الأضرار الجانبية للعلاج المناعي للسرطان بالخلايا التائية المعدلة بسبب متلازمة "عاصفة السيتوكين"، حيث يمكن أن يتسبب حقن الخلايا المعدلة في إفراز كميات كبيرة من مواد كيميائية تسمى "Cytokines" ما ينتج عنها الأعراض التالية:
- حمى شديدة ورعشة
- صعوبة في التنفس
- غثيان وقيء شديدان، ويمكن أن يحدث إسهال أيضاً
- الشعور بالدوخة والدوار
- صداع
- زيادة سرعة ضربات القلب
- شعور بالإرهاق الشديد
- ألم في العضلات والمفاصل
- اضطرابات الجهاز العصبي: وينتج عنها اضطراب في درجة الوعي أو الارتباك والتهيج المستمر، ويمكن ان تحدث تشنجات وحركات غير اعتيادية في الأطراف ويمكن أن يفقد المريض اتزانه. يُنصح المريض بعد قيادة السيارة أو ممارسة أنشطة خطرة.
- فرط الحساسية
- اضطراب تركيزات المعادن في الدم مل الانخفاض تركيز الصوديوم والبوتاسيوم والفوسفور
- ضعف المناعة: وهو ما يمكن ان يؤدي إلى تعرض المريض لعدوى شديدة متكررة وفي الغالب ينتج عن نقصان تعداد خلايا الدم المسئولة عن المناعة.
الأسئلة الشائعة وإجاباتها
كيف تستخلص الخلايا التائية T-cells من دم المريض بالسرطان؟
- في البداية، تُفصل جميع خلايا الدم البيضاء (من ضمنها الخلايا التائية) عن طريق الفصد السريع، وتكون الخطوات كالتالي:
- ينام المريض على السرير أو يجلس مستلقياً على كرسي
- يتم تركيب 2 كانيولا وجهازي وريد في أوردته
- تستخدم الكانيولا الأولى لسحب دم المريض ويتم فصل الخلايا البيضاء بالجهاز المخصص
- يعاد الدم مرة أخرى إلى المريض عبر الكانيولا الثانية بعد أن سُحبت منه الخلايا البيضاء
- يحتاج المريض إلى أن يجلس ثابتاً أو مستلقياً على السرير لمدة 2-3 ساعات لحين إتمام فصل الخلايا
- في بعض الأحيان، يمكن أن ينخفض مستوى الكالسيوم أثناء عملية الفصل وينتج عنه تنميل في الأطراف أو وخز او تقلصات عضلية، فيحقن المريض بالكالسيوم أثناء السحب.
كم يستغرق تعديل الخلايا التائية في المعمل لتصبح CAR T cells؟
بعد فصل الخلايا التائية العادية (T cells) في المعمل يتم إضافة الجين إليها مباشرةً وبهذا تتحول إلى خلايا تائية معدلة (CAR T cells) لكنها لا تُحقن مباشرةً بعد ذلك، بل إنها تُترك مع المحفزات لتتكاثر وتصل إلى العدد الكافي لعلاج السرطان وهذا يستغرق بضعة أسابيع.
ما أسماء أدوية العلاج المناعي للسرطان؟
فيما يلي أسماء بعض أدوية علاج السرطان مناعياً بتقنية CAR T cells التي وافقت عليها هيئة الغذاء والدواء الأمريكية (FDA):
- تيساجينليكلوسيل (Tisagenlecleucel) ويُعرف أيضا باسم تيسا سيل وبالاسم التجاري "Kymriah"
- أكسي-سيل (Axicabtagene) بالاسم التجاري "Yescarta"
- بريكسو-سيل (Brexucabtagene) بالاسم التجاري "Tecartus"
- ليزو-سيل أو (Lisocabtagene) بالاسم التجاري "Breyanzi"